便秘Q&A
便秘とは?
便秘というと「3日以上排便がない状態」と表現されることが多いですが、2017年に発表された『慢性便秘症診療ガイドライン』では、便秘を「本来対外に排出すべき糞便を、十分量かつ快適に排出できない状態」と定義しています。
つまり、排便が毎日あっても、すっきり出ない、残った感じがある、排便が苦痛…といった状態も便秘に含まれます。一方、排便頻度が少なくても、週1回でも苦痛なく定期的に排便できている人は便秘には分類されません。
とはいえ、一般的に3日以上出ない場合や週に2回以下の場合は、便秘として扱われます。
便秘の原因と種類
便秘は大きく2つのタイプに分けられます。ひとつは、大腸の動きが低下し便が直腸へ届くまでに時間がかかる「大腸通過時間遅延型」。もうひとつは、便はお尻の近くまで運ばれているのに、骨盤底筋などの働きがうまくいかず排便ができない「排便困難型」です。
さらに原因によって分類すると、腸に腫瘍やポリープができるなど“構造の異常”による器質性便秘、腸の動きや筋肉の協調性の異常による機能性便秘に分けられます。また、他の病気が影響して便秘になる場合や、治療のために服用している薬が原因となる薬剤性便秘もあります。
診断と治療のポイント
便秘治療では、まずどのタイプの便秘なのかを見極めることがとても重要です。大腸の動きが悪いタイプと排便困難型では、適した治療法が大きく異なるためです。
そのため、必要に応じて腹部の診察や画像検査、排便機能検査などを行い、原因を丁寧に探っていきます。正しい診断を行い、原因に応じた治療を選択することで、多くの便秘は改善が期待できます。
便秘を防ぐために知っておきたいこと
便秘を予防するための基本は、毎日の生活習慣を整えることです。なかでも大切なのが食事と排便のリズム。野菜や海藻、きのこ類などの食物繊維は現代の食生活では不足しがちなので、意識して採り入れるようにしましょう。また、便意を感じたら我慢せずにトイレへ行くことも大事です。せっかく腸が“出したい”サインを送っているのに我慢してしまうと、便が腸内にとどまり、硬くなって排出しづらくなります。これを繰り返すと便意自体を感じにくくなり、さらなる悪循環に陥ることもあります。
排便のしやすい時間帯は、胃結腸反射が働く朝食後。朝に余裕をもってトイレに行く習慣をつけることで、自然と腸のリズムも整いやすくなります。また、自分の便の状態をチェックすることも大切です。コロコロした硬い便が続く場合は、水分を多めに摂るなど生活習慣を見直すサインと考えましょう。
市販の便秘薬は「非刺激性」を基本に
便秘薬には大きく分けて「刺激性」と「非刺激性」があります。市販薬を選ぶ場合は、腸を強く刺激しない非刺激性の薬を選ぶことが基本です。
非刺激性でよく使われるのがマグネシウム製剤で、便に水分を含ませてやわらかくし、排出を促します。最近では、海外で評価の高いポリエチレングリコール(PEG)製剤も選択肢として広がっています。体質や症状に合わせ、漢方薬と併用する場合もあります。
一方、刺激性の下剤は一時的に排便を促すものの、常用すると効果が弱まり量が増えてしまうことがあるため、緊急時のみに使うようにしましょう。
腸内環境を整える「シンバイオティクス」
便秘対策として、腸内の善玉菌を増やす方法も有効です。善玉菌(プロバイオティクス)と、その“えさ”となる成分(プレバイオティクス)を一緒に摂る「シンバイオティクス」は、腸内環境の改善に特に効果的とされています。

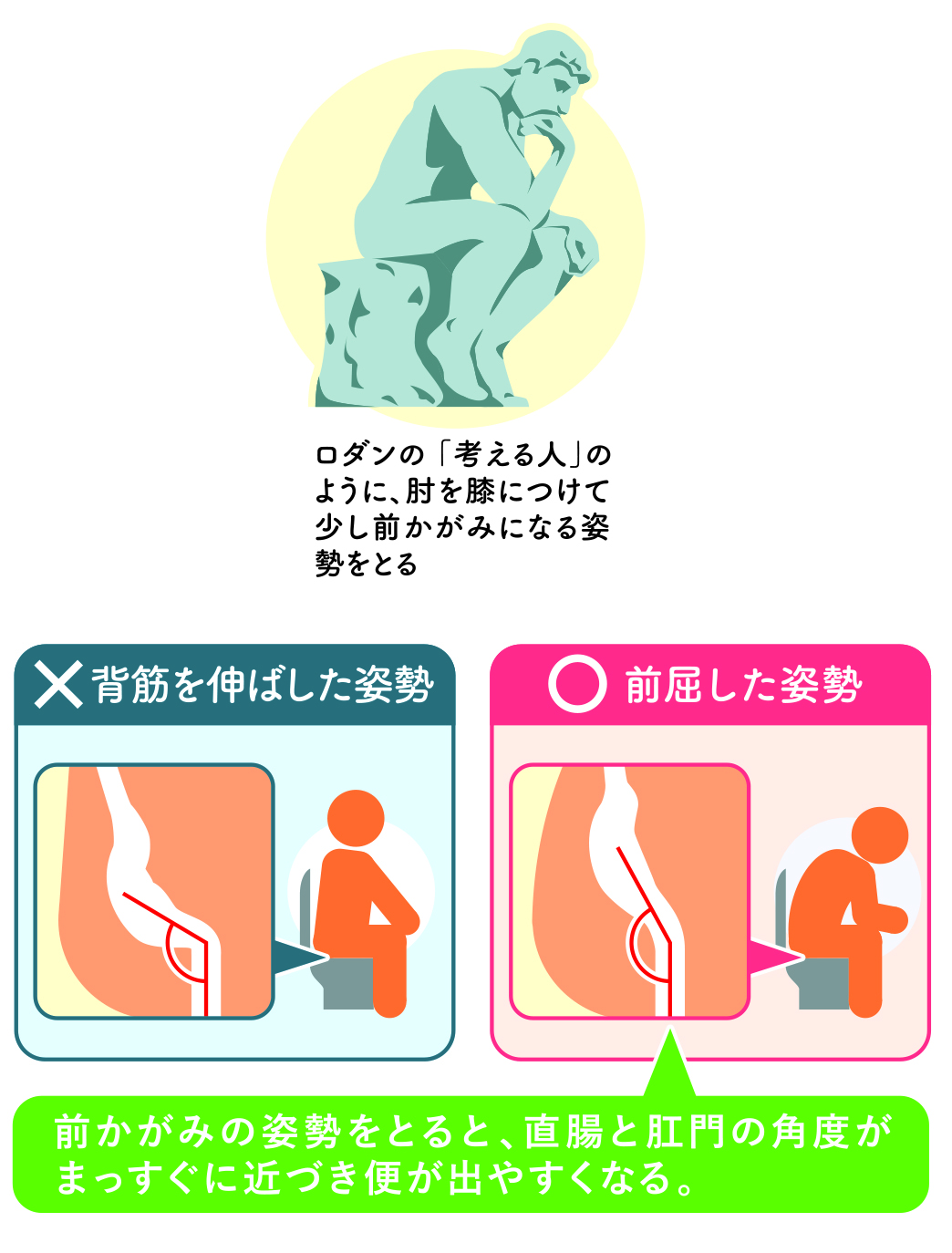
排便をスムーズにする体勢
排便には体勢も大きく関わります。特に洋式トイレでは、足が床にしっかりつかないと腹圧がかけにくく、排便が難しくなる場合があります。足台を使って膝をやや高くすることで、直腸がまっすぐになり排便しやすくなります。これは便秘の子どもだけでなく、大人にも有効な工夫です。
生活習慣の見直しを
便秘改善には、食事・運動・睡眠といった日常生活の見直しが欠かせません。しかし「毎日必ず出さなければいけない」「野菜を大量に食べないとダメ」といった過剰なストイックさは必要ありません。便秘には厳密な排便回数の基準はなく、自分のお腹がすっきりしているかどうかが何より重要です。

今回お答えいただくのは
髙野正太 先生
社会医療法人社団 高野会
大腸肛門病センター高野病院 理事長






